経皮的冠動脈インターベンション(PCI)
|
カテーテルによる冠動脈の治療です。
心臓カテーテル検査、冠動脈造影により狭心症や心筋梗塞といった虚血性心疾患と診断され、病変の状態から薬物療法では十分ではなく、治療適応と判断された場合に行われる治療法です。冠動脈カテーテル検査と同様の手順で進めていき、治療する冠動脈にカテーテルを挿入します。
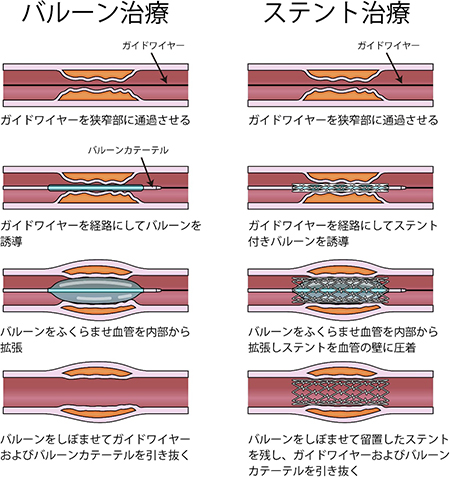
カテーテルを通じて標的の冠動脈病変にガイドワイヤーと言われる非常に柔らかい針金のようなものを通過させて、それを線路にして管状のバルーン(狭い血管を拡張するもの)などを運んでいきます。
|
|
狭くなった部分をバルーンと呼ばれる風船で拡張してから、最終的にはステントと言われる、金属の網目状になった管を血管の中に留置して、狭くなった血管を内側から支えるように広げます。
|
|
現在のカテーテル治療の中心となっているのが、このステントというものであり様々な種類のものがあります。
ステントを大きく分けると、薬剤溶出性ステントと通常型ステントとの2種類があり、それぞれメリット・デメリットがあるので、患者様の状態、背景、病変の形、場所、動脈硬化の性質などいろいろな状況を総合的に判断し、留置するステントを選択することになりますが、現在多くは薬剤溶出性ステントが使用されます。
薬剤溶出性ステントは、細胞の増殖を抑えるような薬剤が塗り込んであるステントであり、現在のステント治療の中心的役割を果たしているものです。
カテーテル治療が始まった当初(数十年前)は、バルーンによる拡張のみでありましたが、その治療成績は悪く、再狭窄(治療した箇所がまた狭窄してしまう)を来たしてしまうことが50%ほど存在していました。その後登場したのが、後にお示ししている通常型ステント(ベアメタルステント)です。これは薬剤が塗り込んでいない金属だけのステントです。しかしこれでも再狭窄率は20%ほど存在しており、最終的に開発されたのが、この薬剤溶出性ステントです。
再狭窄の原因となる、細胞の増殖を抑える薬剤が塗布されており、これにより再狭窄率は1%以下まで減少しました(病変の場所や状態にもよります。)。この薬剤はステント留置部位のみに効果を発揮するものであり、全身に影響を及ぼすものではありません。
薬剤溶出性ステントは、再狭窄は非常に少ないのですが、ステント血栓症という初期にステント内に血液の塊が出来てしまう合併症が懸念されています。ステントは、通常型ステントでも薬剤溶出性ステントでも、最終的にはステントの内側に薄い膜のようなものができて、血管の中に完全に埋め込まれた状態になりますが、薬剤溶出性ステントではこの膜の形成を抑える薬が塗り込んであるため、通常型ステントより膜の形成が遅れます。血液はステントなど異物と接触すると固まる性質を持っています。留置されたステントの中を通過する血液が固まることによって詰まってしまうと、まさしく心筋梗塞を引き起こすことになり、重症化してしまうことがあります。これを防ぐために、抗血小板剤と言われる血液をサラサラにする薬を2種類、確実に内服して頂かなければなりません。ステントの内側に膜が形成され、ステントと血液が接触することがなければ血液の塊を形成することはなくなります。つまり、薬剤溶出性ステントは、再狭窄を防ぐ薬が塗り込んでいるがために、膜の形成も遅らせてしまうため、ステント血栓症予防のために抗血小板剤と言われる血液をサラサラにする薬を2種類一定期間飲まなければならないということになります。この期間はステントの種類によっても異なってきますが、多くは半年~1年程度です。
これらのお薬で血液がサラサラになっているということは、出血しやすいということにもなります。胃潰瘍や十二指腸潰瘍など、出血しやすいような持病を抱えている方、今後別の病気で手術を予定している方、超高齢で血管がもろくなって出血のリスクが高いと判断される方などの場合には、抗血小板剤の投与期間が短くて済む(通常1ヶ月程度)、通常型ステントが選択されることもあります。
患者様の状態、状況、またはきちんと抗血小板剤が継続して安全に内服できるかどうかなどまで判断して、最適なステントを選択するようにしております。
薬剤溶出性ステントによる治療後の再狭窄は少なくなっておりますが、それでも稀に治療後に再度狭くなってしまうことがあります。ステントが挿入されている病変の場所や広がりなどにもよりますが、このステントが留置されている再狭窄に対しては薬剤溶出性バルーン(DCB)と言われる薬剤が塗布されている風船の使用も可能となっており、治療の成績の向上につながっています。以前までは、ステント内再狭窄を来たした場合には、バルーンで再度広げるか、留置したステントに重ねてもう新たにステントを入れるという治療が一般的でした。現在でもそのように治療しなければならない状況も存在しますが、この薬剤溶出性バルーンの登場により再々狭窄の予防効果が期待できるようになりました。
このように年々カテーテル治療は進化しており、我々は地域の中心病院、大学病院として最先端の技術を、安全に駆使することにより、患者様に最適かつ最良の医療を提供できるよう心がけております。
|
PCI施行中、施行後の合併症
|
PCI施行中、施行後の合併症に関しては、病気そのものによる合併症と、PCIの手技による合併症の2つに分けられます。
|

|
ほとんどは、急性心筋梗塞や不安定狭心症など救急の病気の治療中に起こります。特に急性心筋梗塞という病気の場合は、
血管だけでなく心臓の筋肉そのものが死んでいっている状態であり、急激に状態が悪化しショック状態や心肺停止に至ることもあります。
以下に代表的なものを示します。
|
|
|

直ちに命の危機に瀕する不整脈です。心筋梗塞により心筋が急激なダメージを受け大きな変化がもたらされると、それに心臓全体が対応しきれずに不整脈を起こすことがあります。心臓は電気信号により制御されており、この電気がリズムよく正常な通り道を流れることによって、心臓は一定のリズムを保って動くことが出来ます。変化についていけない「ビックリした心筋」が異常な電気信号を出すことがあり、それが続いてしまうと心臓の電気の流れが乱れ心室細動や心室頻拍という致死的な不整脈を起こします。これらの不整脈が出ている状態が続くと、心臓のポンプ機能が消失してしまい血液を全身に送ることが全く出来なくなってしまいます。この状態は心臓が止まっているのと変わりません。放置すると心停止してしまうため、心臓マッサージ、電気ショック、強心薬の投与など緊急の救命処置が必要になります。意識もなくなり、呼吸できないような状態になった場合は、口から気管に管を入れて、人工呼吸器を装着します。
これらの処置でも不整脈が止まらない場合は、両足の付け根にある血管から、太い管を入れて、補助人工心肺や大動脈内バルーンパンピングという心臓補助装置を使用する場合もあります。
|
|
|

これも不整脈の一種ですが、脈が遅くなりすぎる不整脈です。心臓の電気的なリズムを司っている場所を栄養している冠動脈の心筋梗塞であった場合に、一時的に脈が遅くなることがあります。
脈が遅くなりすぎると、気分不快感や、場合によってはショック状態になることもあり注意が必要です。
その場合には、足の付け根や首の血管から、一時的なペースメーカーの管を心臓内に入れてサポートすることもあります。
|
|
|

これは、PCIの手技による合併症にも含まれますが、病気そのものによっても起こることがあります。
心臓は心嚢という袋に包まれており、その袋の中に少量の液体(心嚢水)が貯留しておりそのおかげで滑らかに動いています。
急性心筋梗塞で心筋が壊死していくと、心筋自体が薄くなり、そこに過剰な圧がかかることにより穴があくことがあります。また、冠動脈治療に用いるワイヤーや風船などで血管に穴があくこともあり、心臓から血液が心嚢腔に出ていき心臓の周りの心嚢が血液で充満してしまいます。すると心臓が拡張することができず、ショック状態となってしまいます。
この状態のことを心タンポナーデと呼びます。
このような場合には一刻も早く心嚢腔の血液を体外に取り除かなくてはなりません。
そのために、左の脇腹やみぞおちのところから心嚢内に管を入れて体外に排出させます。
心臓に穴があいてこの状態になっている場合には、緊急心臓手術が必要になることもあります。
|
|
|

心破裂と同じように、心筋梗塞で弱った心筋に圧がかかって穴があくものですが、心臓の外に向かって穴があくのではなく、心臓の左と右の心室の間にある心室中隔というところに穴があく合併症です。
この心室中隔穿孔が起こると、血液の流れが大きく乱れ重症な心不全を来します。
状況によっては心臓外科手術が必要になることもあります。
|
|
|

心臓は左右、上下の4つの部屋に分かれていますが、それぞれの部屋の入口・出口には血液が逆流しないように弁が存在します。左の下の部屋は、全身に血液を送り出す最も重要な部屋になりますが、左の上下の部屋の間にある弁を「僧帽弁」と呼び、その弁をパラシュートのように開け閉めしているのが、心筋の一部の「乳頭筋」と呼ばれます。
急性心筋梗塞により乳頭筋までもが壊死した場合は、僧帽弁の機能に障害が生じ心臓の中で逆流を起こしてしまうことがあります。
この場合も、緊急の心臓手術での修復が必要になることもあります。
|
|
|

心筋梗塞では、心筋が壊死することによって、時として心臓全体の動きを悪化させてしまうことがあります。
心臓のポンプ機能が低下し全身の血液循環が停滞してしまうことによっておこる状態を心不全と呼び、重症な心筋梗塞にはこの心不全が合併することがあります。このような心筋梗塞により、心臓のポンプ機能が著しく低下している場合には、カテーテル治療後に、足の付け根や首の血管などからスワンガンツカテーテルという管を心臓の中に留置して、それから測ることができる心臓の圧力などをモニターしながら薬剤の調整など、心不全の加療をしていく場合があります。
|
|
|

重症な心筋梗塞では心臓のポンプ機能が著しく低下することで、心臓の中で血液が滞留をすることがあります。
血液は流れが悪くなり一か所にとどまると固まる性質を持っています。
そのため、心臓の中に血液が鬱滞すると血液が心臓の中で固まってしまい、血栓と呼ばれるかさぶたのようなものが形成されることがあります。その血栓が心臓から飛び出し、血流にのって頭の血管を閉塞させてしまうことにより、脳梗塞を発症することがあります。
また、頭だけでなく様々な血管の閉塞を引き起こすことがあり外科的な治療が必要になることも有ります。
|
|
|
その他にも、予測しがたい合併症は存在します。特に急性心筋梗塞はPCIを施行した後も厳重な注意が必要であり、
油断はできません。そのため、ほぼ全患者様は集中治療室に入院して頂き、厳重な管理のもと治療を継続していきます。
|

|
現在、カテーテル治療に用いられる機器も改良に改良が重ねられ、より安全に有効な治療が可能になってきているため、
合併症が起こる頻度は少なくなってきていますが、一定の割合で起こりうる合併症について説明します。
|
|
|

血管の中にカテーテルという管を入れて施行する治療ですので、カテーテルで血管を傷つけてしまうことがあります。治療しようとしている冠動脈のみならず、心臓まで管を通している血管が傷つくこともあります。この血管損傷を修復するために時として緊急手術を要することもあります。
|
|
|

血管の中にカテーテルを入れる事により、カテーテルと接触した血液が固まることがあります。その塊が冠動脈に飛んで行ってしまい、先を詰まらせてしまうと心筋梗塞となります。
それが脳の血管に飛んで行ってしまうと、脳梗塞となります。
つまり、カテーテルを挿入したことによって血液が固まることがあるのです。
このような合併症を防ぐために、治療中は血液をサラサラにして固まりにくくするヘパリンという注射薬を点滴にて投与しております。
また、カテーテルは体外と心臓を繋いでいるので、カテーテルから空気が心臓もしくは血中に混入することがあります。
|
|
|

動脈硬化が強い血管に、新しく柔らかい動脈硬化の塊が存在する血管にカテーテルが通ることにより、この動脈硬化の塊が砕けることがあります。
砕けた塊は、血流によって全身に散布され、様々な臓器に行く血流低下させ、臓器を壊死してしまう場合があります。
障害が起きた臓器に対する治療を含め全身的な管理が必要になります。
|
|
|

カテーテル治療は術中の脳梗塞などの合併症を防ぐために血液をサラサラにした状態で施行するので、出血すると血が止まりにくい状態にあります。そのためにカテーテル検査・治療した後は、止血作業が重要です。
出血・血腫の程度は様々ですが、輸血を要するような重篤な出血・血腫が生じることは稀です。
輸血を要する出血としては、後腹膜血腫(主に鼠径からカテーテルを入れた場合に起こり得ます)、仮性動脈瘤、動静脈瘻(動脈と静脈が繋がってしまう)などがあり、止血困難な場合にはカテーテルでの止血術や緊急手術が必要になることもあります。
|
|
|

カテーテル治療で、ワイヤー挿入時や、バルーン治療時、そしてステントを留置する際に、冠動脈や心筋が障害され出血することがあります。心タンポナーデは、出血が生じ心嚢腔に血液が漏れ出てしまうことにより起こります。
その場合には、血管の損傷部位をカテーテルで止血修復し、出血して心嚢腔に漏れ出た血液を体外に出すために左の脇腹やみぞおちのところから、管を入れる処置を要することがあります。
|
|
|

治療中には血管を観察するために使用するカテーテル検査・治療には不可欠な造影剤やカテーテル挿入時に用いる局所麻酔薬など、様々な薬剤を使用します。以前造影剤でアレルギーを起こしたことがある方、喘息がある方、その他の薬にアレルギーがある方などは、術前にアレルギーを一時的に抑える薬(ステロイドなど)の投与を行うことがあります。
なんらかのアレルギーをお持ちの方は、治療前に必ず申し出てください。
アレルギーの症状には、体が赤くなる、痒くなる、発疹、気分が不快になるなど軽症のものから呼吸困難や血圧低下など重症のものまでさまざまなものがあります。
カテーテル治療中は常に、心電図モニター、酸素モニターなどで状態をチェックしながら検査・治療を行っております。
気分が不快になられ様なことがあれば、すぐにお伝えください。
|
|
|

カテーテル検査および治療中にカテーテルの刺激で重篤な不整脈が生じることがあります。
心室細動や心室頻拍など、血圧が低下するような不整脈が発症した場合には、救命に心臓マッサージや電気ショック、
人工呼吸器の装着が必要になることがあります。
これらも発症する事は稀ですが、カテーテル室には電気ショック機器や、人工呼吸器など緊急事態に備えた器械・薬剤を常備しております。
|
|
|

カテーテル治療には血管を写し出す造影剤の使用が不可欠です。この造影剤は腎臓から排泄されるため、腎臓に負担がかかることがあるためカテーテル後に点滴を十分にして体から洗い流します。
腎臓の機能が正常な方は殆ど腎機能が増悪することはありませんが、腎臓の機能が元々悪い方の場合には特に注意が必要です。腎機能障害が重篤な場合は、透析をしなければならなくなることもあります。
|
|
|

極稀ではありますが、カテーテル挿入部から細菌などが混入し血液感染症を起こすことがあります。
|
|
|

治療中はX線を出しておりますが、この被曝量は通常問題になりません。
治療に3時間以上かかったり、カテーテル治療を10回以上受けたりした場合には、皮膚障害を来たす場合があります。
|
|
上記に挙げたもの以外の合併症が全くないとは言えません。
しかし、当院では患者様の安全性を第一に考えており、合併症の頻度は非常に少なくなっております。
治療を選択する上で常にリスクとベネフィット(利点と欠点)を天秤にかけ、最良の選択をご提示しておりますので、
カテーテル治療を受けられる方には上記内容について御同意いただきたいと思います。
|