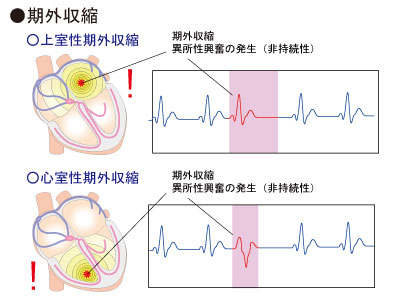
期外収縮(きがいしゅうしゅく)…脈が飛んだり、抜けたりする不整脈


|
最も頻度の多い不整脈が期外収縮です。通常の脈のリズムで、次に脈が出現するよりも早く出現する脈のことです。これは通常電気を送り始める部位である「洞結節」とは別の部位から電気が流れることで起こります。

脈がとぶ、どきどきする 
非持続性の期外収縮では治療が不要なことも多いですが、持続時間が長い場合や、症状が強く治療が必要な場合は抗不整脈薬による治療を検討します。また、原因となる心疾患がある場合にはそちらの治療も必要となります。
|
|
頻脈(ひんみゃく)…脈が速くなる不整脈


|
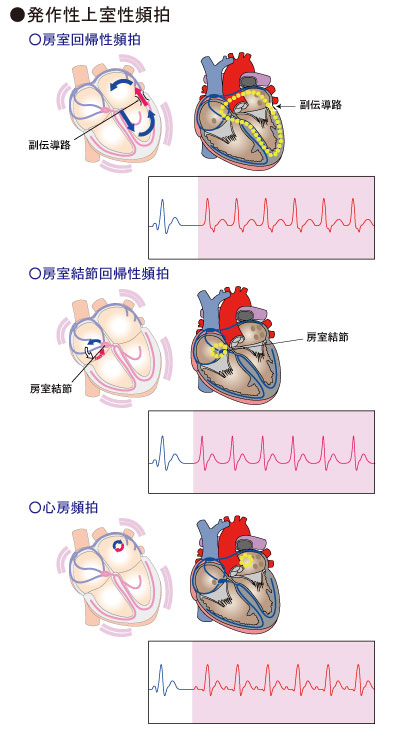
発作的に脈が速くなる不整脈です。不整脈の成り立ちによって種類が分かれています。いずれも通常にはない電気回路が心臓内にあり、この電気回路を電気が旋回してしまうことで出現する不整脈です。  房室回帰性頻拍(AVRT) 房室回帰性頻拍(AVRT)
心房と心室の間に、余分に電気を通す部位(副伝導路)がある人がいます。心房から心室に一度伝導した電気的興奮が、この副伝導路を通って再度心房に戻るような電気回路を形成し、電気的興奮の旋回を起こし、頻脈が発生します。  房室結節回帰性頻拍(AVNRT) 房室結節回帰性頻拍(AVNRT)
「房室結節」という心房と心室の間にある部位の近くに、  心房頻拍(AT) 心房頻拍(AT)
心房内で電気回路が出現し電気興奮が旋回してしまうことで頻脈が出現するものや、心房内の限局した部位での速いリズムでの電気興奮により頻脈が出現するものがあります。 
動悸、胸部違和感、呼吸困難、めまい、失神 
原則カテーテルアブレーションの施行を考慮します。 |
|


|
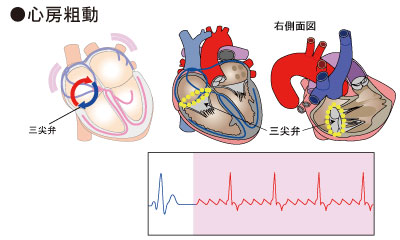
右心房と右心室の間には、三尖弁という弁があります。 
動悸や胸痛、胸部違和感など 
原則カテーテルアブレーションの施行を考慮します。 |
|


|
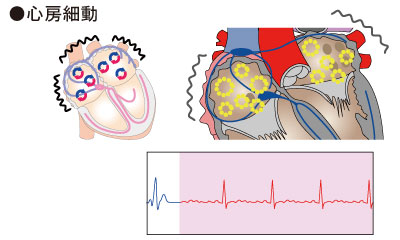
心房細動は心房が細かく動くと書きます。心房の中で、洞結節ではない部位(多くは肺静脈)から電気が発せられ、この電気が心房内に伝わってしまい、心房が1分間に300回以上の頻度で興奮し細かく動きます。房室結節という心房と心室の間にある部位のおかげで、これらの心房での電気興奮がすべて心室に伝わることはありませんが、それでも心拍数は1分間に200回程度までは上昇することがあります。これにより、動悸や胸痛が出現して息苦しくなったり、心不全を起こしてしまうこともあります。また、洞結節からの電気興奮によって順序良く心房が興奮している際には、心房は規則正しく動いていますが、心房細動になると、心房が不規則に細かく動くため、心房内の血流が悪くなり、血の塊(血栓)ができてしまうことがあります。血栓が脳やその他の血管に飛んでしまうことで、脳梗塞をはじめとした全身の塞栓症を起こすこともあります。このため、血液をサラサラにする薬を予防的に使用されるようになっています。特に高血圧、糖尿病を持っている人や心不全、脳梗塞を過去に起こしたことがある人はリスクが高いと言われています。

動悸、胸痛、めまい、倦怠感など 
内服薬による治療あるいはカテーテルアブレーションを行います。 |
|


|
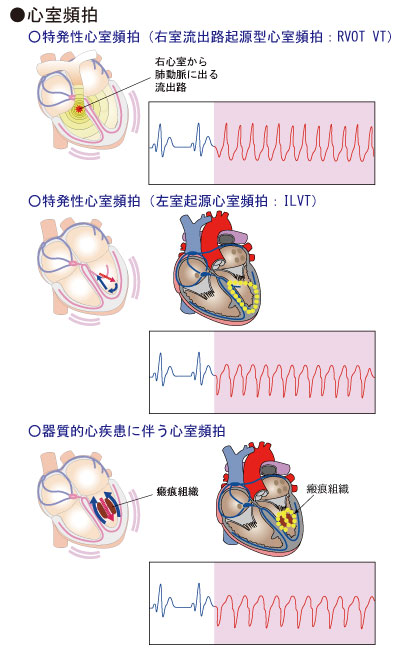
心室からの収縮が3拍以上連続して出現するものを心室頻拍とよびます。 
血圧低下、動悸、胸痛、めまい、ふらつき、失神 
治療は内服治療,カテーテルアブレーションの施行や植込みデバイス治療(主にICD)を検討します。 |
|


|
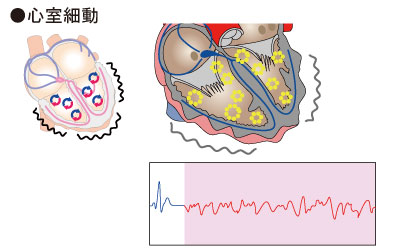
心室が細かく痙攣している状態です。 
顔面蒼白、失神、呼吸停止、心停止 
カテーテルアブレーションの施行や植込みデバイス治療(主にICD)を検討します。 |
|
徐脈(じょみゃく)…脈が遅くなる不整脈


|
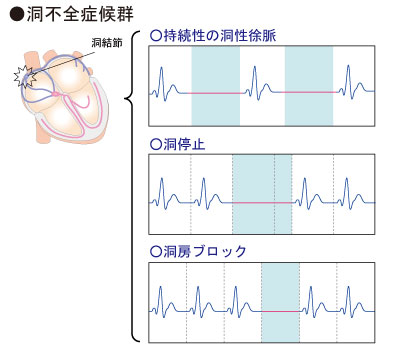
多くは加齢に伴う洞結節や周囲の心房の筋肉の変性などが原因であり、その他虚血性心疾患や心筋症などの心疾患や薬剤が原因となることもあります。
同時に心房の異常を合わせて持っていると、頻脈も出てくることがあります。
脈が遅くなることで、めまいやふらつきを自覚したり、脈が出ない時間が長く続くと失神、けいれんを起こしてしまうこともあります。

めまい、疲労感、失神、痙攣 
症状を伴う場合には,ペースメーカ植込みを考慮します。 |
|


|
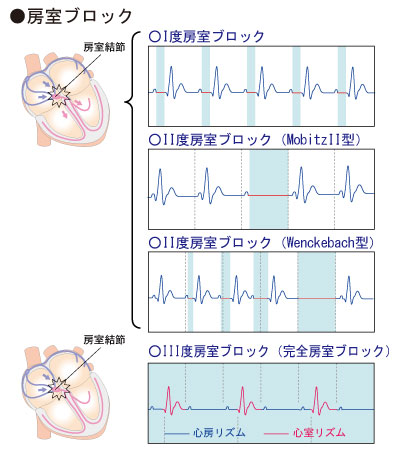
心房と心室の間には、心房から伝わった電気の流れを調整して心室に伝える「房室結節」という部位があります。

息切れ、倦怠感、めまい 
重症である場合にはペースメーカ植込みを考慮します。 |
|
